關於樂和
乐于心,和与众,与己乐,与人和; 心宽念纯,百病无生。

手術做了、化療做了、甚至靶向藥也吃了,這癌症怎麼還是沒完沒了!
這是很多患者術後反復被癌症糾纏的最大無奈。他們當中有些人可能是復發,有些人可能是發生遠處轉移,還有些人可能是又患上新的癌症...
今天我們就來通過一個真實案例,揭開癌症術後關鍵康復期患者容易踩的坑,第二個坑很多人甚至都不知道。
一向健康的丁女士2022年§73 74§月總感覺肚子不舒服,還有便血出現,於是到消化科就醫。

做了腸鏡、CT、腫瘤標誌物等一系列檢查,結果發現乙狀結腸上長了腫瘤,且左側髂血管旁淋巴結和腸系膜淋巴結出現腫大,較大的直徑長到了16mm,還存在盆腔積液。
於是丁女士當月就做了全麻腹腔鏡下乙狀結腸根治性切除術+左側輸尿管松解+腸粘連松解術。
病理報告中提示,乙狀結腸中分化腺癌,腫瘤直徑4.2cm;浸潤深度侵及腸壁漿膜下層;切緣近端、遠端切緣及系膜血管斷端均未見癌;未見脈管/神經侵犯;3/22枚腸系膜淋巴結轉移 ;淋巴結外未見腫瘤種植。
免疫組化: MLH1 (+)PMS2 (+),MSH2 (+),MSH6 (+) ,CDX-2 (+) ,PCK (+),Her-2(4B5) (0),Her-2(陽性對照) (2+),P53 (+,突變型),S-100 (-),CD31(-),Ki-67 (LI約90%) 。
基因檢測示:KRAS、NRAS、BRAF基因突變陰性。
醫生看到丁女士的結腸癌已經到了III期,按照《指南》術後又為她進行了§9192§週期的CapeOX方案化療,期間還間斷服用中藥,希望能將潛在微轉移灶清除,降低復發風險。
至此,丁女士關於結腸癌的診治就全部結束了。
但好景不長,僅僅過了§5051§年§6263§個月,丁女士千防萬防的復發轉移沒有來,她卻先等來又一種新癌症。2024年11月丁女士又確診了甲狀腺癌,做了左側甲狀腺切除術。這時她才驚覺,癌症術後的坑不止一個,復發轉移只是其中之一。
第一坑:高危因素,復發轉移的陰影
很多時候,醫生評估患者的復發轉移風險高低,是從一些具體的危險因素發現端倪。以丁女士的病情為例,淋巴結轉移、Ki-67約90%、P53突變,就是她的高危因素。

① 淋巴結轉移,清掃的§7778§枚淋巴結腫,發現了§8889§枚癌轉移,這些癌細胞正嘗試通過潛伏在淋巴系統中完成出逃。
② Ki-67約90%,這個指標可不是越高越好,它在病理診斷中用來判斷腫瘤的增殖活性,數值越高代表癌細胞分裂越活躍。90%已經是個極其危險的數值,象徵著腫瘤侵襲性強,早期就容易發生轉移,而且術後化療後仍可能快速復發。
③ P53突變,P53是一種重要的抑癌基因,它發生了突變,會讓細胞失去修復DNA錯誤的能力,還讓腫瘤侵襲性更強、更容易發生耐藥。
第二坑:易癌體質,總讓癌症找上門
易癌體質是指個體具有較高的患癌風險的體質狀態,時隔§45§年§1516§個月,丁女士又發現甲狀腺癌,接連確診兩種癌症並不是她運氣太差,而是體內易癌環境的體現。
我們前面說到了P53突變,會讓它失去抑制細胞癌變,維持基因組穩定性的能力。這種影響往往是全身性的,不僅驅動了結腸癌,也增加了甲狀腺等其他器官的癌變風險。
但到了這一步,即便是形成了癌細胞,也會因為免疫細胞的監控作用,讓癌細胞很難長成一個腫瘤組織,除非你的免疫系統有問題!免疫系統的功能強弱構成了人體是否易患癌的重要防線,腫瘤的發生、發展和免疫逃逸是體內免疫細胞數量和質量不足的體現。
以上因素迫使癌症患者想要擺脫易癌體質的第一步需要從改造免疫環境做起。
面對第一原發癌的高危因素和第二原發癌的步步緊逼,丁女士查閱了很多資料,認為免疫治療與她當下的病情、身體狀況和生活質量要求及其匹配,她首先瞭解當下大熱的PD-1/PD-L1免疫治療,但是她的腸癌分型可能對單純PD-1/PD-L1免疫治療不敏感[1],浪費錢不說,還浪費了治療窗口期。
經過近§4849§個月的研究學習,丁女士將治療方式鎖定在清華大學張明徽教授團隊研究的vNKT細胞治療上。並於2025年§1011§月開始進入vNKT細胞治療,§3435§療程/2月,截止2026年§7071§月,共完成§8283§次回輸。
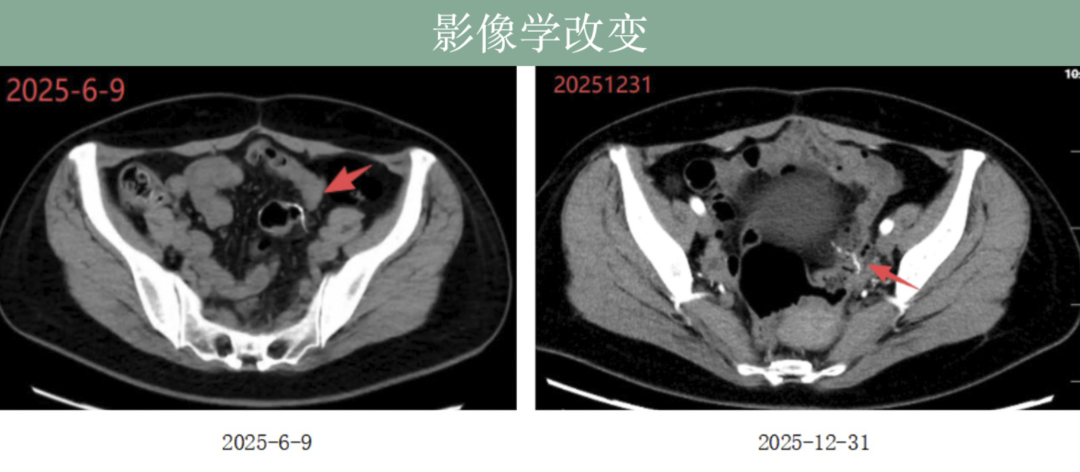
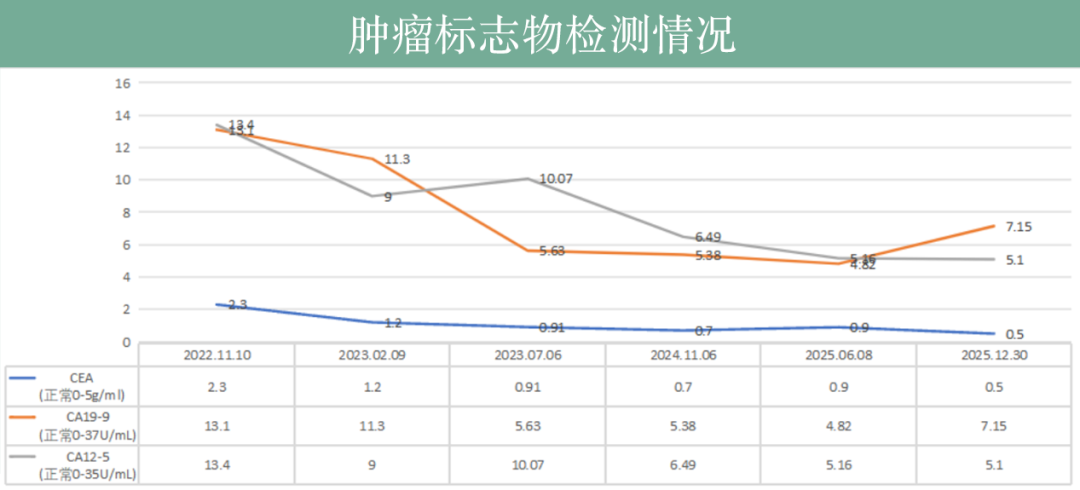
回輸期間,丁女士的多次復查結腸癌術後影像學檢查,無復發徵象,腫瘤標誌物CEA、CA19-9、CA12-5整體呈現下降平台趨勢,無異常升高,未見腫瘤活動信號。如果丁女士不說,誰也看不出她身患兩種癌症,她現在的精神狀態和生活質量遠超從前。
看到這裡,您先別著急將免疫治療當做“萬能神藥”,有沒有效?治療匹配度很重要,先來看看vNKT細胞治療適合誰?
① 適用於病理惡性程度較高或存在復發風險的術後患者;
② 經化療、放療、靶向治療等常規治療腫瘤已基本控制但仍未達到治癒的患者;
③ 持續存在較高致癌因素的患者;
④ 放療、化療不耐受的患者。
這些患者如果在傳統抗腫瘤治療後沒有進行有效的後續治療,復發、轉移或再發腫瘤將是大概率事件,在這種情況下vNKT細胞治療的非特異性和特異性識別腫瘤細胞的雙重能力,可以非常快速地殺傷腫瘤細胞,同時還會調節腫瘤組織內部的免疫微環境,殺傷抑制性免疫細胞MDSCs,打破腫瘤的免疫逃逸,重建正常免疫系統,進一步預防復發轉移,改善易癌體質。
實驗條件:有vNKT細胞存在的情況下,經過16個小時,近乎所有B16腫瘤細胞被殺死!
癌症術後,多數人的注意力都只放在復發轉移的高危因素上,每天因為風險而提心弔膽,而忽略了免疫系統問題才是癌症發生的根源之一,也是你能真正去改變、去修復的因素。癌症術後的坑不止一個,關注我們,大家一起攜手走得更遠!

參考來源:
[1]Feng, Y., Ma, W., Zang, Y. et al. Spatially organized tumor-stroma boundary determines the efficacy of immunotherapy in colorectal cancer patients. Nat Commun 15, 10259 (2024). https://doi.org/10.1038/s41467-024-54710-3
[2]Li, Z., Y. Wu, C. Wang and M. Zhang. (2019). "Mouse CD8(+)NKT-like cells exert dual cytotoxicity against mouse tumor cells and myeloid-derived suppressor cells." Cancer Immunol Immunother 68(8): 1303-1315.
點擊查看往期案例
